Dermatită atopică sau alergie de contact? Diferențe importante
Dermatită atopică sau alergie de contact? Diferențe importante
Când pielea se înroșește, provoacă mâncărime și apar zone de eczemă, mulți pacienți spun simplu că au „o alergie pe piele”. În realitate, lucrurile sunt mai nuanțate. Două dintre cauzele frecvente care se pot confunda sunt dermatita atopică și alergia de contact.
Ambele pot da mâncărime, uscăciune, iritație și leziuni eczematoase. Dar mecanismul, tiparul și contextul în care apar sunt diferite. Tocmai de aceea, diferențierea corectă ajută mult.
Ce este dermatita atopică
Dermatita atopică este o boală inflamatorie cronică a pielii. De obicei apare pe un teren atopic, adică la persoane care au sau pot dezvolta și alte probleme alergice, cum ar fi rinită alergică, astm sau conjunctivită alergică.
Tabloul tipic include:
- piele uscată;
- mâncărime persistentă;
- episoade recurente de eczemă;
- perioade mai bune și perioade de agravare.
La unii pacienți începe din copilărie. La alții persistă sau reapare și la vârsta adultă.
Ce este alergia de contact
Alergia de contact apare atunci când pielea dezvoltă o reacție la o substanță cu care intră în contact. Aici este important un detaliu: nu orice dermatită de contact este alergică. Uneori este vorba doar despre iritație, de exemplu după detergenți, spălat frecvent pe mâini sau produse agresive. Alteori este vorba despre o reacție alergică propriu-zisă, după sensibilizare.
Cu alte cuvinte, există:
- dermatită de contact iritativă;
- dermatită de contact alergică.
Pacienții le pun adesea pe toate sub eticheta de „alergie de contact”, dar medicul încearcă să le separe.
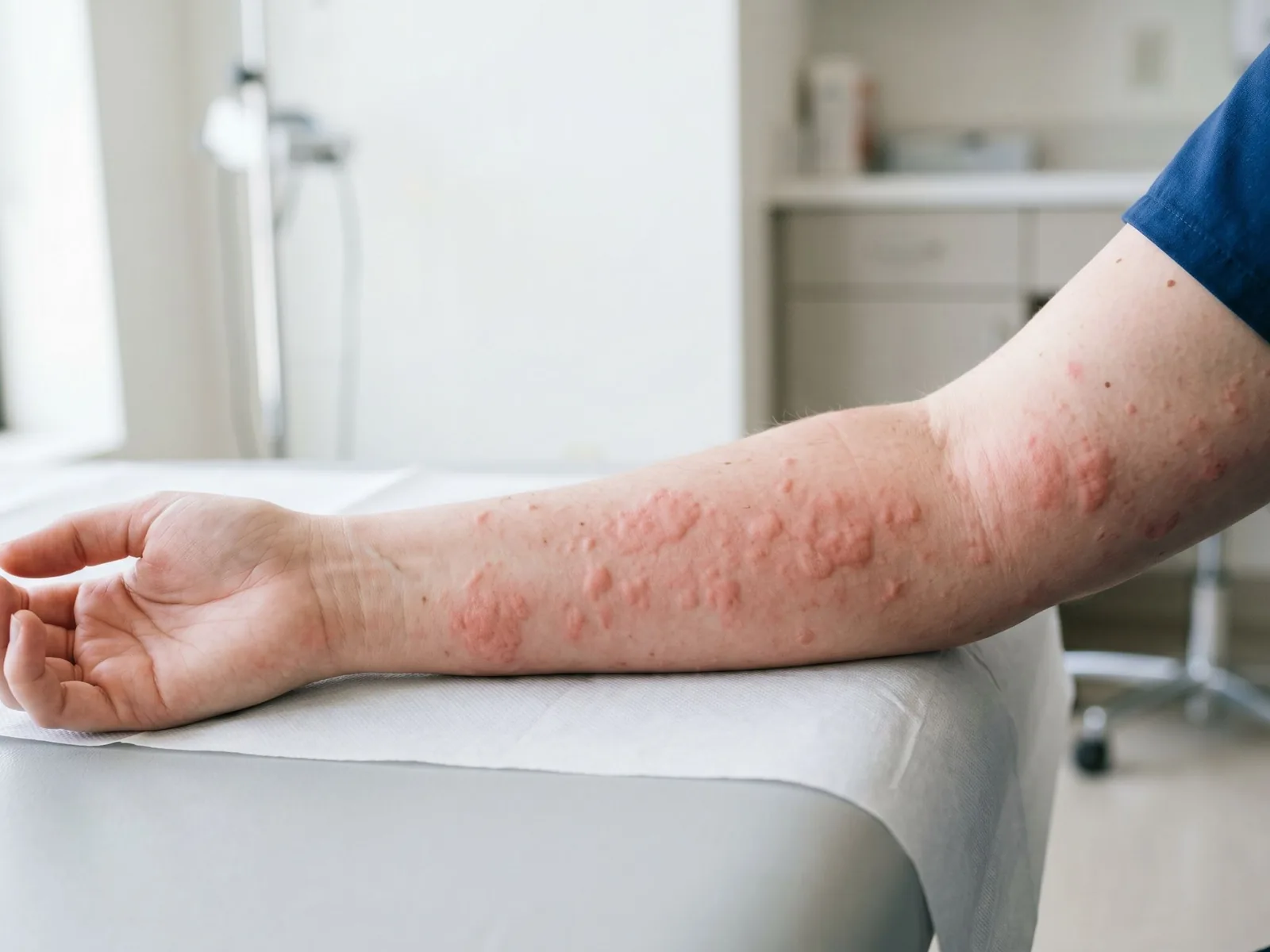
Cum arată mai des dermatita atopică
Dermatita atopică are de obicei un tipar mai cronic și mai larg. Printre semnele care o sugerează se află:
- piele foarte uscată;
- mâncărime intensă;
- episoade repetate;
- afectare în zone tipice, cum ar fi pliurile coatelor, spatele genunchilor, gâtul, fața sau mâinile;
- istoric personal sau familial de atopie.
Pacientul descrie adesea că pielea lui este „sensibilă de ani de zile”, nu doar după un produs nou.
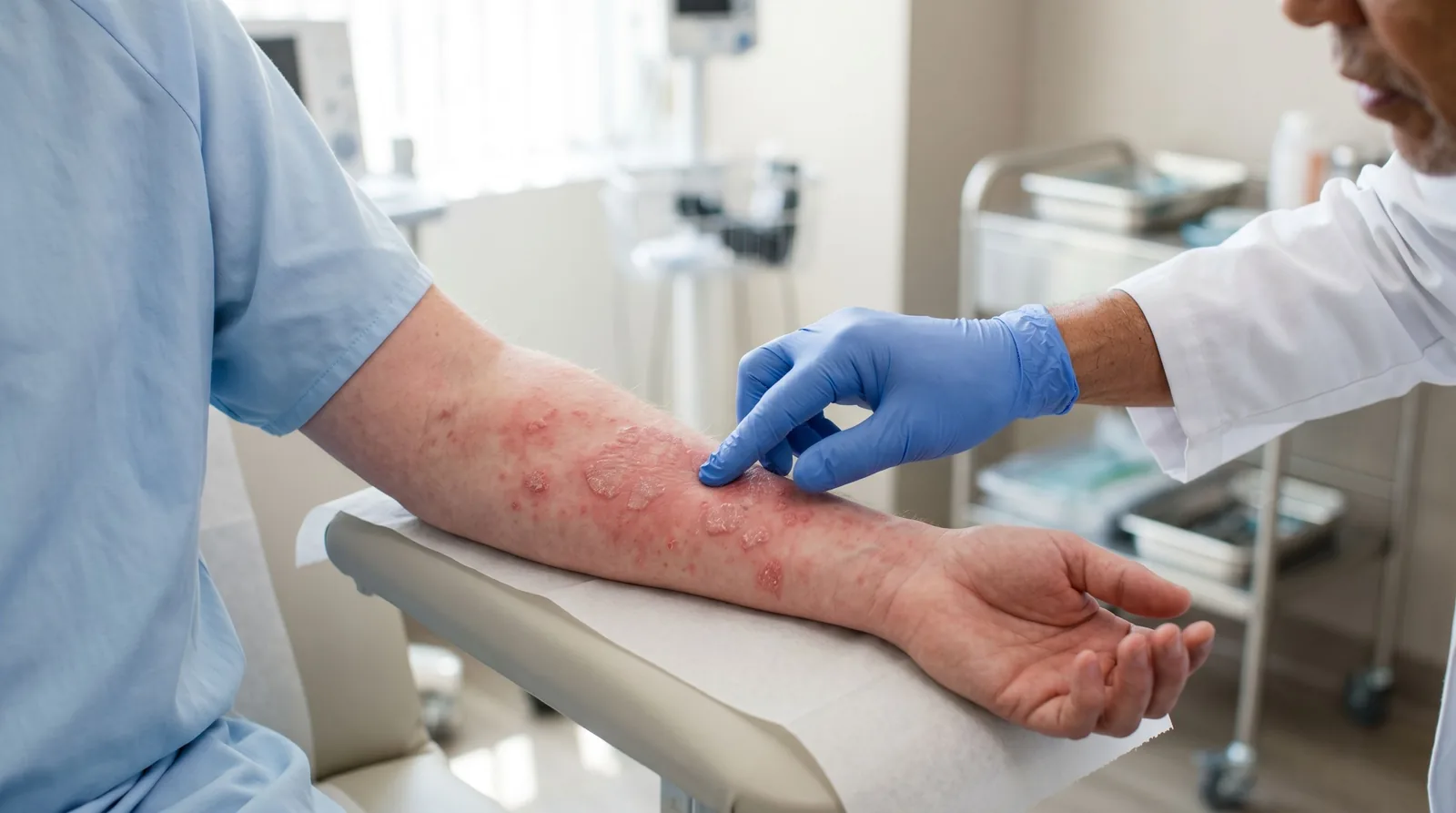
Cum arată mai des alergia de contact
Alergia de contact este mai probabilă când leziunile apar în zonele care ating substanța respectivă. De exemplu:
- pe mâini, după mănuși, detergenți sau produse profesionale;
- pe pleoape, după cosmetice sau lac de unghii transferat indirect;
- la nivelul gâtului sau urechilor, după bijuterii;
- pe față, după creme, parfumuri sau produse cosmetice;
- în jurul gurii sau în alte zone expuse repetat.
Un detaliu foarte util este distribuția. Dacă eczema apare exact acolo unde pielea atinge un anumit produs, suspiciunea de dermatită de contact crește.
Diferențe importante între cele două
Când este mai probabilă dermatita atopică
Dermatita atopică este mai probabilă când există piele uscată de fond, istoric vechi, mâncărime recurentă și afectare în zone tipice. De multe ori pacientul are sau a avut și alte manifestări atopice.
Când este mai probabilă alergia de contact
Alergia de contact este mai probabilă când leziunile au apărut după folosirea unui produs nou sau după expunere repetată la o substanță și când distribuția urmează clar zona de contact.
Ce le poate face greu de diferențiat
La un pacient cu dermatită atopică, pielea este mai vulnerabilă. Asta înseamnă că poate dezvolta mai ușor și dermatită de contact. Cu alte cuvinte, cele două probleme se pot suprapune.
Ce produse sau substanțe pot fi implicate în alergia de contact
Printre triggerii frecvenți se află:
- cosmeticele;
- parfumurile;
- conservanții din produse de îngrijire;
- metalele, mai ales nichelul;
- coloranții;
- produsele de curățenie;
- mănușile și anumite componente asociate acestora;
- adezivii;
- unele produse profesionale folosite la locul de muncă.
Dacă există suspiciune legată de mănuși, latex sau produse medicale, subiectul se leagă natural și de articolul Alergia la latex: simptome, risc și când trebuie investigată.
Când trebuie să te gândești la alergie de contact, nu doar la atopie
Suspiciunea crește dacă:
- eczema a apărut după un produs nou;
- problema este mai severă pe mâini, pleoape, față sau gât;
- leziunile urmează zona de contact;
- simptomele se agravează clar la serviciu sau într-un anumit context;
- dermatita nu răspunde cum te-ai aștepta, deși pielea este îngrijită corect;
- există recăderi legate de aceleași expuneri.
Ce urmărește medicul
La evaluare, istoricul este esențial. Contează:
- de când au început problemele;
- în ce zone apar;
- dacă există piele uscată de fond;
- dacă există sezonalitate sau legătură cu anumite produse;
- dacă pacientul are rinită alergică, astm sau alte alergii;
- ce profesie are și la ce substanțe este expus;
- ce produse folosește pe piele.
În multe cazuri, distribuția leziunilor și legătura cu anumite expuneri spun mai mult decât ideea generală de „eczemă”.
Ce investigații pot fi utile
Nu orice pacient cu eczemă are nevoie de aceleași teste. Dacă suspiciunea merge spre dermatită de contact alergică, patch testul poate ajuta la clarificare. Dacă tabloul sugerează mai degrabă o boală atopică sau există și alte manifestări alergice, evaluarea poate merge în altă direcție.
Explicația generală despre rolul investigațiilor se leagă firesc de articolul Teste alergologice: când sunt utile și cum te pregătești.
Ce poți observa singur înainte de consult
Până la evaluare, ajută să urmărești:
- dacă pielea este în general foarte uscată;
- dacă simptomele apar după anumite creme, cosmetice, mănuși sau produse de curățenie;
- dacă leziunile apar mereu în aceleași zone;
- dacă există legătură cu locul de muncă;
- dacă problema există de mult timp sau a apărut recent.
Aceste detalii pot scurta mult drumul până la o diferențiere corectă.
Când merită evaluarea
Merită evaluare dacă:
- eczema reapare frecvent;
- mâncărimea este intensă;
- nu este clar dacă este atopie, iritație sau alergie de contact;
- problema pare legată de produse sau expuneri specifice;
- leziunile afectează mâinile, fața sau pleoapele și nu se remit bine;
- pielea se infectează ușor sau simptomele devin greu de controlat.
Concluzie
Dermatita atopică și alergia de contact se pot asemăna, dar nu sunt același lucru. Dermatita atopică are de obicei un fond cronic, cu piele uscată și episoade recurente, în timp ce alergia de contact este mai strâns legată de expunerea la o anumită substanță și de zonele pe care aceasta le atinge. Când tiparul nu este clar sau cele două se pot suprapune, evaluarea corectă ajută mult mai mult decât presupunerea vagă că este doar „o alergie pe piele”.
Scris de

Medic specialist Alergologie